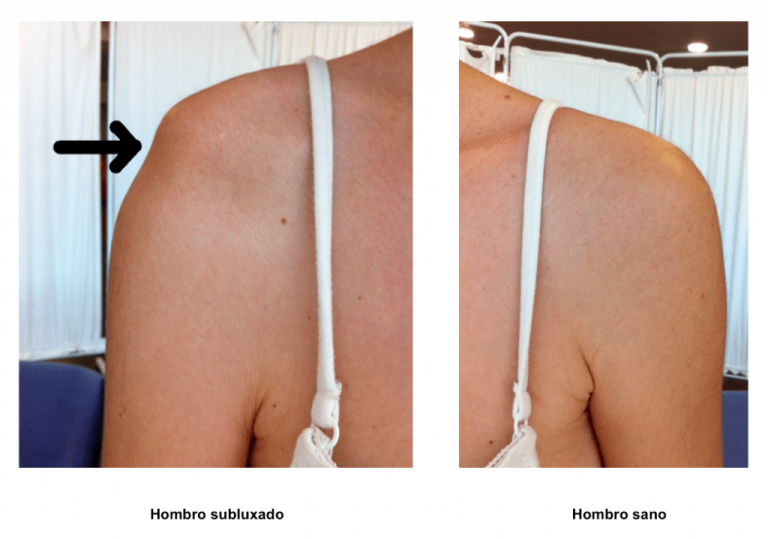
La inquietud profesional de ver una tendencia de presentación clínica que tiende a repetirse en pacientes con afectación hemiparésica/hemipléjica causada por un ictus, te lleva e incluso obliga, a cuestionarte el por qué de una situación, buscando respuestas en otros compañeros de profesión de la rama de la salud, o a la búsqueda bibliográfica correspondiente. ¿No os encontráis pacientes con hemiparesia/hemiplejia con una hipotonia del lado afecto del cuello, junto con el deltoides, y posteriormente una tendencia a la hipertonía/espasticidad que va más a distal, afectando brazo, antebrazo y mano? Es decir, un descenso del hombro (aumentando la distancia entre oreja-hombro del lado afecto, y una reducción de esa distancia del no afecto) donde el paciente manifiesta sensación de tirantez, dolor, molestia, carga, acorchamiento o simplemente no nota nada… respuestas clínicas a un mismo fenómeno que podemos plantear un origen muscular, articular, nervioso, ligamentoso, sensitivo, perceptivo… Causas que específicamente no sabemos, pero sí tenemos claro cómo se manifiestan y en qué situaciones pueden agravarse o aliviarse.
Un aumento de la distancia entre el hombro y la oreja, o un descenso mismo del hombro, conlleva repercusiones en la elongación constante de la musculatura, tendón, ligamentosa, nerviosa… partes periféricas que afectan al Sistema Nervioso Central, el cual, recordemos que se ha llevado «un buen viaje» lesivo. Analicemos cada uno de ellos, hipotetizando.
Empecemos por las estructuras pasivas, donde los ligamentos, elongados de por sí, mandan información propioceptiva al SNC, quien por mecanismos reflejos a nivel neurofosiológico, elaboran una respuesta rápida de protección para evitar una mayor lesión. Esto lo tenemos demostrado y estudiado en mecanismos de evitación lesiva en deportistas cuando se genera una torsión en el tobillo hacia la inversión, evitando el esguince, donde existe una respuesta de espasmo muscular en los músculos que precisamente realizan el movimiento contrario, la eversión, gracias a la información mecanoreceptora que transmiten dichos ligamentos (1).
Si continuamos con uno de los principales protagonistas, el sistema nervioso, entendido no sólo como un elemento neurofisiológico, sino que además mecánico, la situación que se presenta en un descenso de hombro, no es precisamente de su agrado, ya que dicho descenso implica un aumento de tensión neural en todo el plexo braquial, llevando consigo implicaciones en cambios neurofisiológicos importantes y relevantes tanto en la parte proximal del miembro superior, como en la distal. Éstos cambios repercuten en la función de transmisión de información, pudiéndose reducir su capacidad hasta un 70% (2), reducción el aporte nutricional y sanguíneo de los propios nervios, generando mecanosensibilidad/nocicepción (3) y hasta cambios en el transporte axoplasmático de la propia neurona. Dicho de otra manera, cambios mecánicos que influyen en la neurofisiología, y retroalimentan a un Sistema Nervioso (Central) ya de por sí tocado.
Cabría pensar la posibilidad, o plantear la hipótesis, que un plexo braquial que está sufriendo una excesiva tensión neural (reducción de la transmisión de impulsos nerviosos de hasta un 70%) que precisamente nace del complejo cervical y se desliza hacia el cuello y hombro, reduce su efectividad mecánica y neurofisiológica, llevando a una hipotonia proximal causada por un déficit de comunicación entre el cerebro y el complejo plexo periférico. Pero ojo, que esa reducción de información es tanto de ida como de vuelta, es decir, sensitiva así como motora, y por ello podemos plantear hipótesis clínica del paciente, que hay que demostrar mediante pruebas objetivas, como la hipotonia, alteraciones sensitivas, dolor…
Ahora bien, la necesidad de todo un Sistema Nervioso de evitar una posición mantenida en tensión neural, por intereses de supervivencia a un daño constante, es impersiosa, hecho que puede evitarlo mediante compensaciones o posiciones de evasión de tensión, tal y como se plantean desde INN (Integración de la Neurodinámica a Neurorrehabilitación), llevadas a cabo desde la parte más distal del miembro superior, como brazo, antebrazo y mano, generando en éstas un hipertono y espasticidad protectora. Lo podemos ver perfectamente en pacientes traumatológicos, donde una lesión exclusiva del Sistema Nervioso Periférico, con una mecanosensibilidad a la tensión neural, la compensan con posiciones de evasión de tensión, o llamadas antiálgicas, tal y como describen autores de la talla de Butler, Coppieters, Elvey, Shacklock, entre muchos otros.
Es por ello, y no es de extrañar, que la musculatura esté en constante contracción, para precisamente proteger al sistema nervioso con un exceso de tensión neural, que además está dañado (a nivel cerebral), y que necesita de una protección para evitar un mayor daño, y a eso se le llama precisamente espasticidad/hipertonia. Por supuesto que las posiciones mantenidas de protección generan cambios viscoelásticos, cambios en información en el huso neuromuscular (llevan información propioceptiva al cerebro), cambios en las miofibrillas… pero esto parece ser sólo la punta del iceberg.
Finalmente, a nivel terapéutico, una de las ventanas que solemos usar, está dirigida a mejorar las condiciones adversas del sistema nervioso, y es mediante la movilización del sistema nervioso (neurodinámica) a través de actividades voluntarias de nuestros pacientes neurológicos, para así devolver las correctas propiedades mecánicas que influirán sobre la neurofisiología de dicho sistema, devolviendo las condiciones de salud al Sistema Nervioso, siempre analizando, evaluando, reevaluando, posibles cambios estructurales en todo el sistema.
Bibliografía:
(1) Wu X, Song W, Zheng C, Zhou S, Bai S. Morphological study of mechanoreceptors in collateral ligaments of the ankle joint. J Orthop Surg Res 2015 Jun 12;10:92-015-0215-7.
(2)Butler DS. Adverse mechanical tension in the nervous system: a model for assessment and treatment. Aust J Physiother 1989;35(4):227-238.
(3) Lundborg G. Structure and function of the intraneural microvessels as related to trauma, edema formation, and nerve function. J Bone Joint Surg Am 1975 Oct;57(7):938-948.