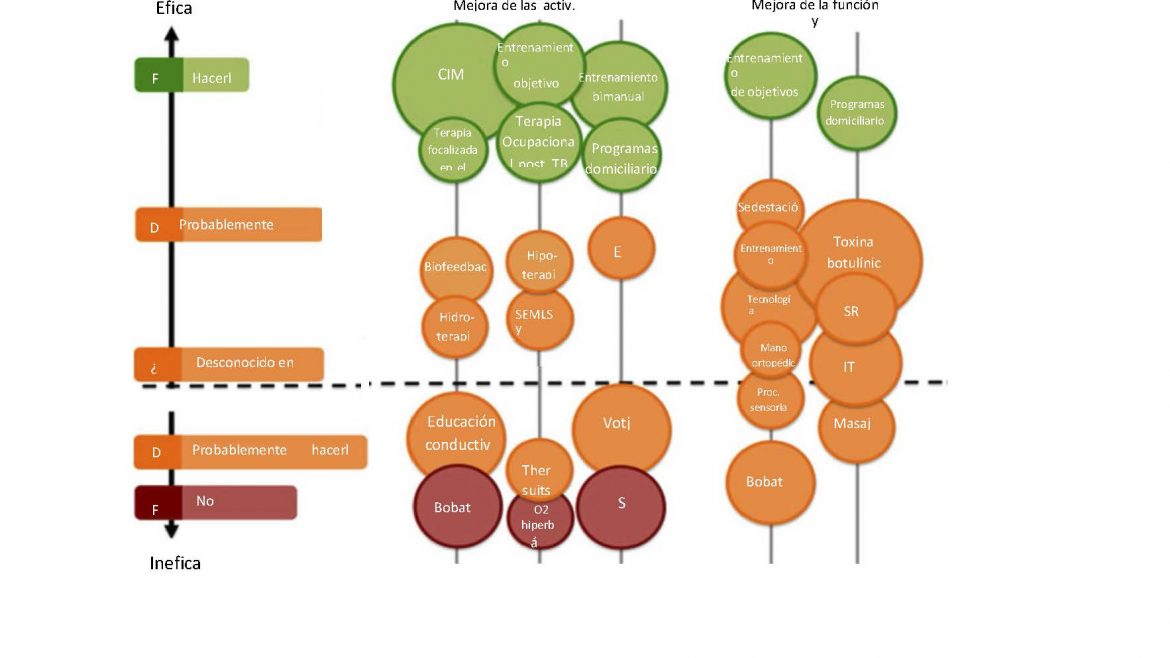
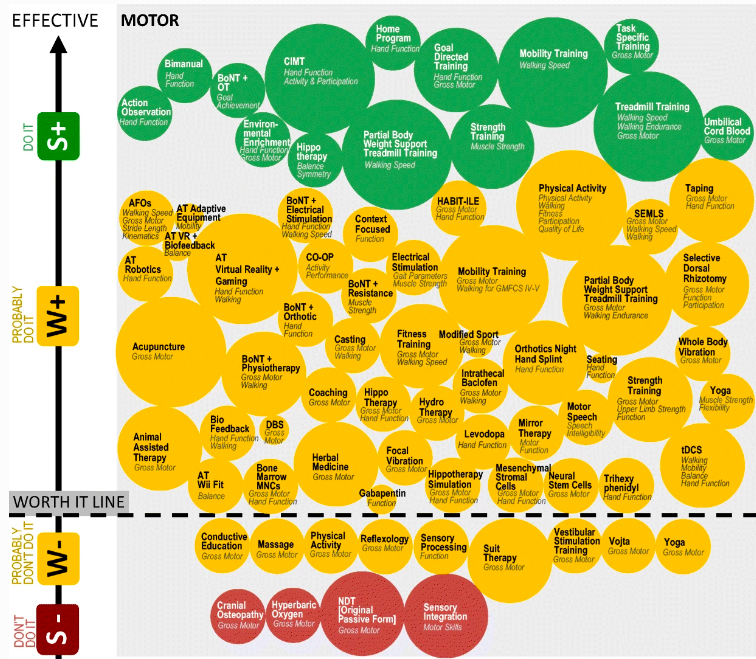
Uno de los elementos que suele cambiar para las personas que han sufrido un ictus es la manera de levantarse estando sentados. Muchos profesionales que se dedican a la neurorrehabilitación tratan de trabajarlo, lo cual puede generar un pequeño conflicto con cuidadores y familiares, oyéndose la típica expresión: «Levántate como te dice el fisioterapeuta o terapeuta ocupacional».
Y ya si queremos rizar el rizo, tampoco existe consenso entre profesionales de la neurorrehabilitación acerca de la norma de levantarse de manera simétrica, generando movimiento «normal», sino que muchas veces se deja al paciente que se levante como quiera o pueda.
Sin embargo, queremos presentaros el siguiente estudio:
«The effects of upper and lower limb position on symmetry of vertical ground reaction force during sit-to-stand in chronic stroke subjects»
En este estudio, se investigaron los efectos de la posición del brazo y de la pierna a la hora de levantarse, y si tenían repercusión en las fuerzas reactivas que se realizaban en el suelo para poder llevar a cabo la función de levantarse.
Para ello estudiaron a 22 pacientes que se sentaban y levantaban en 2 posiciones distintas de brazo y en 3 de pie, midiendo la fuerza que se generaba en el suelo mediante dos platos de fuerza, uno en lado derecho y otro en izquierdo. Las 2 posiciones distintas de los brazos eran: simétricos colocados a lo largo del tronco, y agarrados. Las posiciones de las extremidades inferiores fueron simétrica, asimétrica y con la pierna no parética sobre un step.
Los resultados obtenidos fueron destacados en la simetría a la hora de ejecutar la acción, siendo ésta la que obtuvo mayor participación de pierna parética sobre el uso, la fuerza y la biomecánica de ejecución de la acción.
Así pues, a nivel neurorrehabilitador, interesa tanto su uso, su ejecución biomecánica así como la fuerza, que influencian en ésta actividad de la vida diaria (equilibrio, estabilidad y marcha).
Para descargar artículo: https://