Cierto, una entrada que todos los blogs que se dedican a la rehabilitación neurológica han tratado, atribuyendo siempre ese dolor que tienen los pacientes que acaban de sufrir un ictus (bueno, concretamente al cabo de 2 o 3 semanas) a la subluxación de la articulación glenohumeral, como la causa principal a dicha dolencia. Pero cuidado, porque no todas las personas con subluxación de hombro, presentan dolor, y no todos los que tienen dolor de hombro, presentan subluxación (1, 2, 3).
El hecho es que las revisiones bibliográficas nos dicen que la incidencia en este tipo de sintomatología, cambia según los estudios, presentando una variabilidad de entre el 34% (5) y el 84% (6) de pacientes que sufren dolor tras un ictus, y concretamente en España, el 53%. Eso es mucha incidencia, y se pone en cuestión el manejo multidiciplinar que se está realizando en nuestros pacientes ingresados tras un ictus, ya sea el posicionamiento, los cambios posturales, las transferencias, las movilizaciones pasivas y el automanejo que realiza el mismo paciente de la extremidad afecta.
Analizando un poco el estado de la musculatura en cuanto a la presentación de dicha subluxación, encontramos desequilibrios entre el manguito rotador (flaccidez) y el supraespinoso (no coapta la cabeza humeral en la cavidad glenoidea) con sus antagosnistas, como el pectoral mayor, subescapular o el bíceps (en un estado hipertónico), lo que crea que un grupo muscular tire literalmente, las estructuras óseas hacia el descenso de húmero (con el peso del brazo) y parte anterior. Por otro lado, también se ha estudiado la posición escapulo-torácica, en la que un excesivo campaneo (tendencia hacia presentar escápula alada) debido a la flaccidez o falta de activación del serrato, condiciona una postura anómala con tendencia a esa subluxación, pero no todos los estudios están de acuerdo en ello.
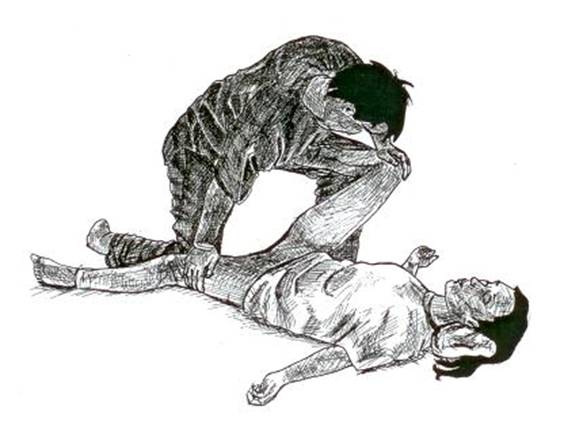
Si bien se observa el estado e implicación muscular del hombro o de la escápula, suele pasarse por alto o simplemente no se estudia, la posición de la cabeza, y el estado de la musculatura así como de las estructuras que conforman el cuello. Cuando a una persona sufre un ictus, es muy común que la tendencia no sólo de inclinar la cabeza hacia el lado no afecto, sino que además añadir una leva rotación e incluso flexión, genere un aumento considerable de espacio entre la cabeza y el hombro afecto, llevando a tensión muchísimas estructuras que de una u otra forma, conforman problemática en el mismo hombro. Esa tendencia podría explicarse a un problema en la percepción en estos pacientes, como la heminegligencia, ya que perciben mejor un lado que el otro, y por tanto la línea media tiende a desplazarse hacia ese lado menor afectado. Si a eso le sumamos que el brazo tiene un control motor nulo, y por el efecto de la gravedad tendrá tendencia a caer, la tendencia aumentar el espacio oreja-hombro es descompensado.
Pero insistimos en que tenemos una tendencia a observar la musculatura, pero qué pasa respecto a esas estructuras que mandan a dicha musculatura, los nervios? Pensemos que al aumentar dicha distancia entre oreja-hombro por la inclinación y rotación, mas el descenso de hombro por la ausencia de control muscular, tensa enormemente todo un plexo braquial, que está precisamente sufriendo elongación, reduciendo el flujo axoplasmático, reduciendo el aporte sanguíneo del vasa nervorum, generación de hipoxia, liberación de sustancias que provocan nocicepción, entre otras. Todo esto implica una pérdida de calidad de conducción nerviosa, que precisamente es la que va dirigida hacia ese control motor de la musculatura adyacente del hombro, la que se encarga de estabilizarlo y coaptarlo dentro de la cavidad glenoidea. Por tanto, la necesidad de devolver la calidad en la conducción nerviosa mediante movilizaciones suaves, entendiendo bien los diagramas de movimiento, que tienen en cuenta tanto el dolor, el espasmo así como las resistencias articulares, es imperiosa en la recuperación del hombro. La recuperación de la movilidad mecánica del sistema nervioso para que éste a su vez mande bien la señal (neurofisiologia) estabilizadora de la musculatura glenohumeral, y el paciente vuelva a reaprender el movimiento que implica todo el hombro de forma activa, es un buen abordaje para estos casos tan complicados.
Os dejo con las conclusiones de la revisión sistemática (4) realizada en 2012 por Murie-Fernandez:
- Hay un nivel de «evidencia moderada» (Nivel 1b) de que la postura mantenida no influye negativamente en la amplitud del rango de movimiento del hombro o en el dolor.
- Existe «evidencia limitada» (Nivel 2) de que los cabestrillos previenen la subluxación asociada con el dolor del hombro hemipléjico. Hay «evidencia limitada» (Nivel 2) de que un dispositivo o método es mejor que otro.
- Existe «conflicto de opinión» (Nivel 4) en cuanto a que el vendaje del hombro hemipléjico reduce el desarrollo del dolor. Hay «evidencia moderada» (Nivel 1b) de que vendar el hombro hemipléjico no mejora la amplitud de movimiento funcional del hombro afectado.
- Hay «evidencia moderada» (Nivel 1b) de que el uso forzado de poleas provoca dolor intenso, por lo que deberían evitarse. Hay «evidencia moderada» (Nivel 1b) de que incluir movimientos suaves en el programa de neurorrehabilitación, que sean aplicados por un terapeuta, resulta en una reducción del dolor del hombro hemipléjico. Hay «conflicto de opinión» (Nivel 4) en cuanto a que la estimulación eléctrica reduce el dolor, mejora la función y mejora la subluxación post-ictus.
- Existe «evidencia moderada» (Nivel 1b) acerca de que la inyección de corticoides no mejora el dolor ni el rango de movimiento de los pacientes hemipléjicos. Hay «evidencia limitada» (Nivel 2) en cuanto a que la toxina botulínica reduce el dolor del hombro hemipléjico. Existe «conflicto de opinión» (Nivel 4) de que la infiltración del músculo subescapular con toxina botulínica reduce el dolor del hombro espástico y mejora el rango de movimiento pasivo. Hay una «evidencia moderada» (Nivel 1b) de que la inyección de esteroides intraarticular no mejora ni el dolor ni el rango de movimiento pasivo asociado al hombro hemipléjico.
- A pesar de los hallazgos basados en la evidencia, el hombro doloroso es un fenómeno pobremente comprendido, y son necesarios más estudios que investiguen y evalúen la causa o las causas del mismo y que determinen los cuidados específicos necesarios.
Bibliografia:
(1) Bender L, McKenna K. Hemiplegic shoulder pain: defining the problem and its management. Disabil Rehabil. 2001; 23:698-705.
(2) Moskowitz E. Complications in the rehabilitation of hemiplegic patients. Med Clin North Am. 1969; 53:541-59.
(3) Shai G, Ring H, Costeff H, Solzi P. Glenohumeral malalignment in the hemiplegic shoulder. An early radiologic sign. Scand J Rehabil Med. 1984; 16:133-6.
(4) Murie-Fernandez M, Carmona Iragui M, Gnanakumar V, Meyer M, Foley N, Teasell R. Painful hemiplegic shoulder in stroke patients: causes and management. Neurologia 2012 May;27(4):234-244.
(5) Gamble GE, Barberan E, Laasch HU, Bowsher D, Tyrrell PJ, Jones AK. Poststroke shoulder pain: a prospective study of the association and risk factors in 152 patients from a consecutive cohort of 205 patients presenting with stroke. Eur J Pain. 2002; 6:467-74.
(6) Poulin DC, Barsauskas A, Berenbaum B, Dehaut F, Dussault R, Fontaine FS, et al . Painful shoulder in the hemiplegic and unilateral neglect. Arch Phys Med Rehabil. 1990; 71:673-6.
(7) Fitzgerald-Finch OP, Gibson II. Subluxation of the shoulder in hemiplegia. Age Ageing. 1975; 4:16-8.