Establecer un buen análisis de la marcha, es fundamental para plantear y enfocar hacia qué tipo de intervención terapéutica en pacientes con ataxia, es la más oportuna.
Para ello, nos llama la atención este estudio recién salido del horno, del 2018:
«Neurophysiology of gait on cerebellar ataxia»
En él, se realiza un análisis exhaustivo cinético, cinemático y electromiográfico en pacientes con ataxia, observándose como resultado el aumento del ancho del paso, la reducción del rango de movimiento de la articulación del tobillo con una mayor activación de los músculos antagonistas (cocontracción agonista/antagonista) y una mayor variabilidad (aleatoriedad) del paso.
Además, los pacientes con ataxia cerebelosa muestran poca coordinación intersegmental (tronco-extremidades inferiores), con un comportamiento coordinativo caótico entre el tronco y la cadera, lo que aumenta las oscilaciones de la parte superior del cuerpo que afectan el rendimiento y estabilidad de la marcha, sosteniendo un círculo vicioso que transforma la parte superior del cuerpo en un generador de perturbaciones.
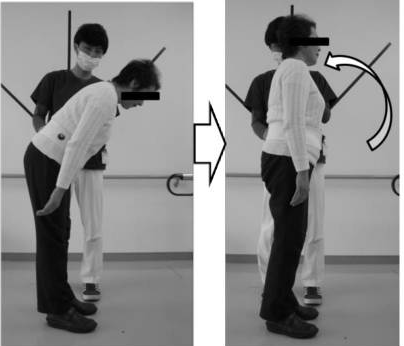
Es por ello, que un trabajo abdominal junto con la coordinación intersegmentaria, genere cambios en la estabilidad del tronco tanto en el equilibrio como en la marcha, como medida terapéutica a trabajar. En la imagen, un paciente con ataxia cerebelosa, trabajando la contracción mantenida abdominal, con el objetivo que se plantea en el estudio.
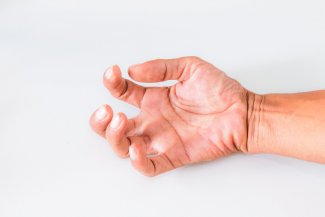
Además, resulta más que interesante el trabajo de control motor en el tobillo, donde la coordinación agonista/antagonista, con una progresión en la dificultad propioceptiva (situaciones cada vez más complejas dde desequilibrio) junto con otra de fuerza, pueden ser relevantes a la hora de tratar a este tipo de pacientes.
Para descargar el artículo: https://