Es innegable que la tendencia a la hora de realizar una recuperación acerca de la extremidad superior, es pensar en movimientos de alcance, en cadena cinética abierta, buscando el control ya sea de distal a proximal o viceversa. Sin embargo, las cargas en cadena cinética cerrada son una herramienta muy poderosa a la hora de reclutar actividad muscular que implique a nivel funcional así como en actividades de la vida diaria.
¿Qué nos aporta la carga de la extremidad superior?
- Reclutamiento en la excitabilidad motora corticoespinal (1), o lo que es lo mismo, una mejor capacidad de conducción tanto en el sistema nervioso central como en el periférico tras realizar carga sobre la extremidad. En este estudio se midió la excitabilidad de los pacientes mediante un histograma con Estimulación Magnética Transcranial y estimulación del nervio cubital. Se vieron resultados antes y después de la intervención de carga en el brazo, observando cambios positivos en la excitabilidad nerviosa.
- Aumentar la capacidad estructural (rango, fuerza, estabilidad, control motor, resistencia…) con la mirada puesta hacia la función y actividad. Medir si existen resultados funcionales tras un trabajo de carga mediante la FIM, así como cambios en la estructura con Fugl-Meyer Scale, se tornan más que imprescindibles, dada la repercusión que tienen en las actividades de la vida diaria y en la calidad de las personas con ictus o daño cerebral (2).
- La posición en la que se encuentra el brazo durante la bipedestación o realizando por ejemplo, una transferencia, influye directamente en las fuerzas reactivas del suelo referente a la extremidad inferior. En otras palabras, que el brazo inactivo puede generar perturbaciones en el equilibrio, lo que puede llevar a un riesgo de caída. (3)
- Y por supuesto, existen actividades en las que el brazo se encuentra en cadena cinética cerrada y cargando el peso sobre ella, como pueden ser los niños con hemiparesia realizando un gateo (4), pero cualquier situación de apoyo, empuje, incorporación o contacto manteniendo una posición de resistencia a un peso, son situaciones muy similares a las planteadas con el gateo.
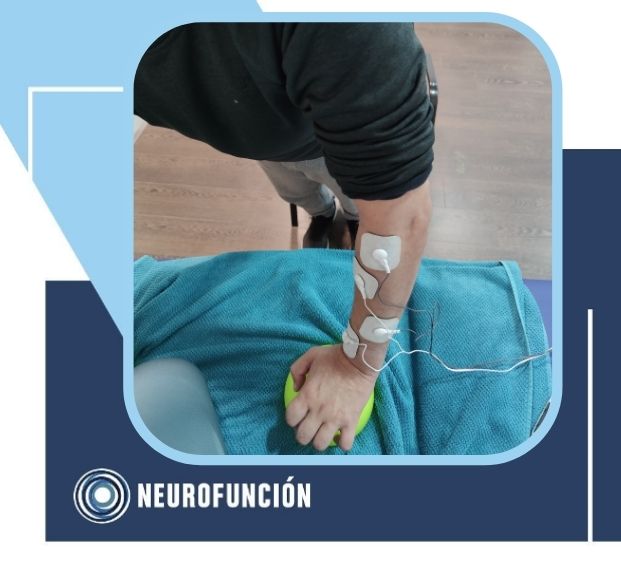
Por todo ello, es más que interesante realizar un trabajo específico que involucre la extremidad superior en cadena cinética cerrada, como es el caso de este paciente tras tener un episodio hemorrágico y presentar el brazo en ésta posición:
Tras actividades preparativas buscando la extensión de muñeca, codo y dedos, de forma progresiva, podemos llegar a desarrollar ésta postura, la cual aprovechamos para intervenir y añadir la acción de carga. No conforme con ello, podemos añadir electroestimulación en los extensores de muñeca y dedos:
O realmente y aquí viene lo interesante, añadir un feedback mediante las «Force Plates» de Kinvent, obteniendo un feedback y un trabajo de entrenamiento específico para la carga de la extremidad superior. La «bomba» de información propioceptiva (tanto en elementos tendinosos como el aparato de Golgi, así como la propia contracción muscular con los husos musculares en activo), junto con la necesidad de mantener una contracción muscular para aguantar tanto el brazo como el peso en él, hacen de esta intervención, relevante para él.
No conformes con ello, buscamos la funcionalidad y la utilización del brazo implicado en una actividad que se repita en el día a día, como puede ser abrir y cerrar la puerta, para que la intervención no sólo sea en clínica sino que haya una continuidad de uso del brazo afecto. Poco a poco vamos ganando progresión con esfuerzo y tesón por parte del equipo así como por supuesto, el paciente y familiares.
Autor: David Aso Fuster
Fisioterapeuta en Neurofunción
Bibliografía:
(1) Brouwer BJ, Ambury P. Upper extremity weight-bearing effect on corticospinal excitability following stroke. Arch Phys Med Rehabil. 1994 Aug;75(8):861-6. doi: 10.1016/0003-9993(94)90110-4. PMID: 8053792.
(3) Lee JH, Min DK, Choe HS, Lee JH, Shin SH. The effects of upper and lower limb position on symmetry of vertical ground reaction force during sit-to-stand in chronic stroke subjects. J Phys Ther Sci. 2018 Feb;30(2):242-247. doi: 10.1589/jpts.30.242. Epub 2018 Feb 20. PMID: 29545686; PMCID: PMC5851355.
(4) Erlandson MC, Hounjet S, Treen T, Lanovaz JL. Upper and lower limb loading during weight-bearing activity in children: reaction forces and influence of body weight. J Sports Sci. 2018 Jul;36(14):1640-1647. doi: 10.1080/02640414.2017.1407438. Epub 2017 Dec 4. PMID: 29199897.