5 times Sit-to-stand test, o paso de sedestación a bipedestación y viceversa, puede ser un test que forme parte de una batería protocolizada a la hora de valorar la extremidad inferior de nuestros pacientes neurológicos, dado que éste refleja las siguientes condiciones:
- Es un test de transferencia dinámica: valorar cómo la persona se sienta y se levanta 5 veces, podemos observar el control de ambas extremidades inferiores a la hora de realizar la ejecución de la tarea, hacia dónde tiene tendencia a cargar el peso, qué estructura tiende a estar fuera de una alineación e manera relevante, etc. todas ellas situadas en la calidad de ejecución. Por otro lado, al cronometrar en cuánto tiempo realiza dicha tarea, se puede objetivar a nivel de cantidad si ejecuta la tarea de manera más rápida o más lenta, obteniendo información del control motor que se tiene tanto de las extremidades inferiores como del propio tronco.(1)
- Es un test que refleja situaciones que se dan a diario: levantarse y sentarse forman parte de las actividades de la vida diaria, y por tanto, de la cantidad de participación por parte del paciente, así como el nivel de sedentarismo o actividad física que realiza la persona al cabo del día, siendo ésta interesante registrarla.
- Fuerza: durante la ejecución de la tarea de sentarse y levantarse, podemos observar cuánta carga añade en el lado afecto, y por tanto, la necesidad de levantar el propio peso del cuerpo, existiendo la necesidad de tener la suficiente fuerza (sobretodo en cuádriceps y glúteos) como para poder tolerar dicha carga. Y ya no sólo un tipo de fuerza gravitatoria, sino que además, si se quiere obtener un resultado óptimo en el test (menor tiempo) la necesidad de tener fuerza explosiva durante la ejecución así como el control de ésta, aumenta la dificultad en la complejidad del control de la extremidad inferior. (2)
- Equilibrio: Dada la necesidad constante de controlar el ascenso y descenso del cuerpo durante la ejecución de la tarea, la capacidad implícita de tener el control de la cabeza, tronco y extremidades inferiores en referencia a las estructuras implicadas en el equilibrio (reajustes propioceptivos, vestibulares…) se ponen de manifiesto en este test, y por tanto, también tiene un componente a tener en cuenta durante la ejecución de la propia prueba. (3)
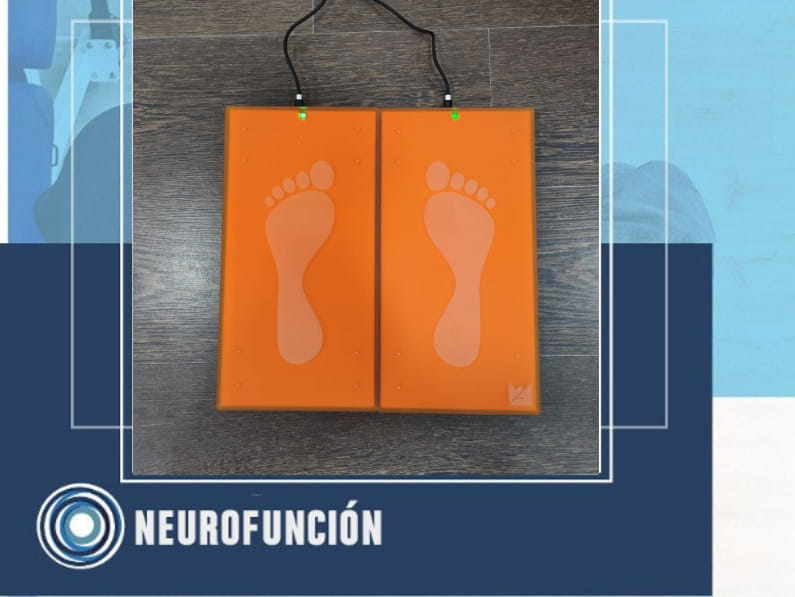
A todo ello, un proceso interesante de intervención con valoración más objetiva, es añadiendo el uso de unas plataformas de presión, donde observaremos la distribución de peso a la hora de realizar 5 sentadillas, obteniendo el % de apoyo de un lado si predomina sobre el otro, además de toda la información relacionada con el tiempo de ejecución. Esto se torna interesante además, si lo comparamos con los % de apoyo en una posición estática como viene siendo la información obtenida en bipedestación (ya sea anteriorización o posteriorización del peso, el % de peso sobre un lado o el otro). En este caso utilizamos el dispositivo de Kinvent para el registro de carga de peso en la extremidad inferior.
¿Y si realizamos entrenamiento sit-to-stand?
Las sentadillas son más que interesantes a la hora de aumentar capacidades de fuerza, control motor así como componente de resistencia cardiovascular, ante una actividad de la vida diaria como son las transferencias de levantarse o sentarse.(4) Además, en caso de obtener un feedback visual (5) tal y como ofrece este dispositivo, puede generar una conducta de uso de la extremidad inferior realizando la carga pertinente, junto con la repetición y la práctica tanto en asistencia clínica como en domicilio, que puede conllevar cambios en la conducta a la hora de exigir a la pierna (aumento de capacidades) la demanda de una acción diaria tan repetida como es ésta. (6)
Autor: David Aso Fuster
Fisioterapeuta Col. 33/1090
Para más información sobre el dispositivo: fisioterapia@neurofuncion.com
Bibliografía:
(1) Bang DH, Shin WS, Choi SJ, Choi HS. Comparison of the effect of weight-bearing and non-weight-bearing positions on knee position sense in patients with chronic stroke. J Phys Ther Sci. 2015 Apr;27(4):1203-6. doi: 10.1589/jpts.27.1203. Epub 2015 Apr 30. PMID: 25995589; PMCID: PMC4434010.
(2) Lee DK, An DH, Yoo WG, Hwang BY, Kim TH, Oh JS. The effect of isolating the paretic limb on weight-bearing distribution and EMG activity during squats in hemiplegic and healthy individuals. Top Stroke Rehabil. 2017 May;24(4):223-227. doi: 10.1080/10749357.2016.1269041. Epub 2016 Dec 21. PMID: 27998242.
(3) Mentiplay BF, Clark RA, Bower KJ, Williams G, Pua YH. Five times sit-to-stand following stroke: Relationship with strength and balance. Gait Posture. 2020 May;78:35-39. doi: 10.1016/j.gaitpost.2020.03.005. Epub 2020 Mar 19. PMID: 32199232.
(4) Liu M, Chen J, Fan W, Mu J, Zhang J, Wang L, Zhuang J, Ni C. Effects of modified sit-to-stand training on balance control in hemiplegic stroke patients: a randomized controlled trial. Clin Rehabil. 2016 Jul;30(7):627-36. doi: 10.1177/0269215515600505. Epub 2015 Aug 27. PMID: 26316551.
(5) Yang DJ. Influence of biofeedback weight bearing training in sit to stand to sit and the limits of stability on stroke patients. J Phys Ther Sci. 2016 Nov;28(11):3011-3014. doi: 10.1589/jpts.28.3011. Epub 2016 Nov 29. PMID: 27942111; PMCID: PMC5140791.
(6) Kerr A, Dawson J, Robertson C, Rowe P, Quinn TJ. Sit to stand activity during stroke rehabilitation. Top Stroke Rehabil. 2017 Dec;24(8):562-566. doi: 10.1080/10749357.2017.1374687. Epub 2017 Sep 18. PMID: 28920550.